我们为什么非上AI不可
我们是长三角一家中等规模的社区医院,年门诊量大概9-10万人次。病理科有3位医生,2位是经验丰富的老主任,还有1位是刚工作几年的年轻医生。
听起来人手足,但实际运作起来,问题一大堆。
人少活多,报告积压是常态
每天送来的切片少则七八十张,多则一百多张。两位老主任经验足,看得准,但速度慢,一张复杂的切片可能要琢磨十几二十分钟。年轻医生速度快,但遇到不典型的病例心里就没底,总得请教主任,一来二去效率也高不了。
最头疼的是月底和节假日前后,报告积压个两三天是常事。病人等得着急,天天打电话来催,我们压力也大。临床医生那边也抱怨,说等病理结果等得黄花菜都凉了,影响后续治疗方案的制定。
肉眼判断,疲劳和主观性是大问题
病理诊断全靠医生一双眼睛和一个大脑。上午精神好,看得仔细;下午累了,或者连续看几十张形态相似的切片后,难免会走神、疲劳。
我见过最悬的一次,一位主任头天晚上没休息好,第二天把一张轻度不典型增生的切片,差点报成了炎症。幸好复核时发现了,不然就是大事。这种依赖个人状态和经验的模式,风险其实挺高的。
招人难,留人更难
我们也想过多招人。但说实话,社区医院想招个有经验的病理医生太难了。大医院都抢着要,我们开不出那么高的薪水。招个新人,培养周期长,好不容易能上手了,可能又被挖走了。
所以去年初,我们院务会下定决心,必须得找个技术手段来帮帮忙,AI病理识别就进入了视野。
一开始的想法和走过的弯路
🎯 普通门诊 + AI病理识别
2医生疲劳易出错
3招人难留人更难
②用本院数据训练
③医生深度参与磨合
我们一开始觉得这事挺简单:不就是买个软件,把切片扫进去,电脑帮我们看吗?预算批了30万,想着一步到位。
弯路一:盲目追求“高大全”
最开始接触了几家名气很大的AI公司,方案做得特别漂亮,PPT上全是“全病种覆盖”、“顶级三甲医院在用”、“准确率超99%”。
我们一听就心动了,觉得贵点也值。但仔细一聊,发现不对劲。他们的模型是在大医院的疑难杂症数据上训练的,对我们社区医院最常见的炎症、息肉、宫颈刮片这些“普通活儿”,反而优化得不够,而且系统庞大,对我们现有的老旧扫描设备兼容性很差,几乎要我们全套换新,光硬件投入就得再加四五十万。这远远超出了我们的预算和能力。
弯路二:以为“开箱即用”
后来我们又找了一家,说他们的系统是标准产品,买来装上就能用。我们信了,结果实施的时候傻眼了。
我们的切片染色习惯、报告格式、甚至对某些病变的命名(比如一些地方性的叫法),都和他们的标准模板对不上。系统跑出来的结果,我们的医生看不懂,或者不认可。用了不到一个月,医生们怨声载道,说这AI不仅没帮忙,还添乱,要花额外时间去理解它的输出。项目差点就黄了。
遇到的真正困难
走完这两段弯路,我们才明白过来:
-
需求错配:我们最需要的是解决“量大人少”的普诊筛查压力,而不是去攻克疑难杂症。大医院的方案不适合我们。
-
数据孤岛:每家医院的制片流程、诊断标准都有细微差别,没有“放之四海而皆准”的模型。
病理科医生正在显微镜下观察切片,桌面上堆积着待检报告 -
人机磨合:医生不信任AI,AI不理解医生的逻辑,两者脱节。
我们最终是怎么敲定方案的
吃了亏之后,我们调整了思路,不再看谁家牌子响、功能多,而是看谁家能真正解决我们的具体问题。
关键决策:从“甲状腺结节细针穿刺”试点
我们决定不搞全面铺开,而是选一个我们量大、诊断相对规范、且临床急需快速出结果的环节先试点。最后选了“甲状腺结节细针穿刺细胞学涂片”的良恶性辅助筛查。
这个选择很关键:第一,这部分病例在我们这特别多;第二,诊断标准比较统一(比如Bethesda分级);第三,出结果快,能立刻看到效果。
怎么选的供应商
这次我们找供应商,问了三个很实际的问题:
-
能不能用我们自己的历史数据来优化模型? 我们提供了过去两年内、经两位主任复核确认的500例甲状腺穿刺涂片数据(脱敏后)。要求供应商用这些数据来“教”他们的AI,让它适应我们的制片特点和诊断偏好。
-
实施团队里有没有懂病理的? 我们要求对方的实施团队里,必须有一位有医学背景、能和医生对话的人。他不需要是病理专家,但要能理解医生的诉求,并把技术语言转化成医生能懂的话。
-
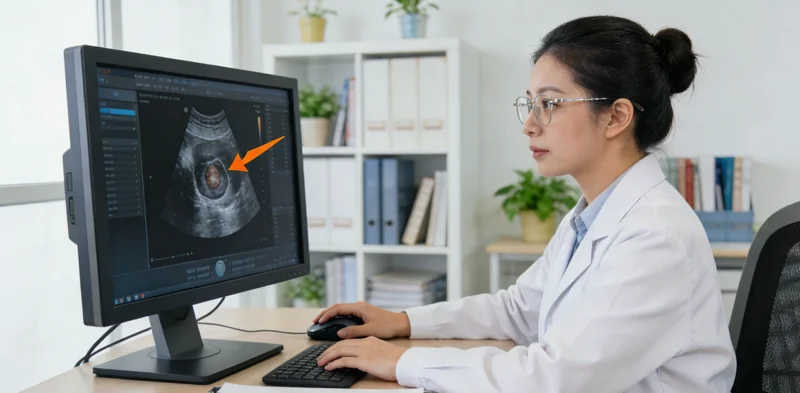
交付物到底是什么? 我们不要虚无缥缈的“准确率”,我们要的是明确的交付物:一个能嵌入我们现有报告系统的工作流插件。AI看完后,不是简单给个“良性/恶性”的结果,而是要在涂片上标出它认为可疑的细胞区域,并给出一个置信度分数和简单的描述(如“可见核沟”、“核浆比增高”等),供医生最终裁决。
基于这三点,我们最终选择了一家规模不是最大,但特别愿意做定制化适配的AI公司。他们的报价也在我们调整后的预算范围内(初期试点投入约15万)。
实施过程:医生成了“产品经理”
实施那两个月,病理科主任和那位年轻医生,几乎成了项目的“产品经理”。
每周都要和开发团队开一次会,看AI这一周“学习”的成果。一开始AI标得乱七八糟,医生就指着屏幕说:“你看,这个它标错了,这不是核沟,这是染色剂沉淀。”“这个地方它没标出来,但我觉得这里很重要。”
开发团队就根据这些反馈,一轮一轮地调整模型。这个过程大概持续了6周,AI的“眼力”越来越接近我们的医生。更重要的是,通过这个过程,医生们从最初的抵触,变成了参与者和拥有者,他们觉得这个AI是“我们自己教出来的”,信任感慢慢就建立了。
上线后的真实效果与不足
系统运行大半年了,说说真实情况。
带来的改变
-
效率提升最明显:对于典型的良性或恶性病例,AI能在十几秒内完成初筛并标出重点区域。医生现在的工作流程变成了:先快速浏览AI标注的结果,如果同意,复核一下就直接出报告;如果觉得AI标注得不对劲,再重点看那些有争议的区域。平均每张涂片的阅片时间从原来的5-8分钟,缩短到了2-3分钟。整体阅片效率提升了大概30%-40%。
-
报告积压基本消失:现在日常的甲状腺穿刺病例,基本能做到当天送检,当天或次日出报告。临床医生和患者的满意度高了很多。

AI病理识别系统界面,屏幕上显示被标注出可疑细胞的病理图像 -
年轻医生成长快了:AI的标注,相当于一个随时在旁的“高级助手”,它会提示哪些是诊断关键点。我们的年轻医生说,这半年看甲状腺涂片的水平提高很快,因为AI一直在用实例“提醒”他关注那些有价值的形态学特征。
-
质量控制多了一道关:即使是老主任,在疲劳时也可能有疏漏。现在AI相当于一个不知疲倦的“第一读者”,它虽然不能做最终诊断,但它能把所有可疑点都圈出来,提醒医生注意,减少了因疲劳导致的漏检风险。
目前还没解决好的问题
-
病种有限:目前只优化了甲状腺穿刺这一个病种。其他如胃肠活检、宫颈细胞学等量大的项目,还是靠人工,AI的辅助效果一般。要扩展到其他病种,每个都需要新的数据训练和磨合,又是一笔投入和精力。
-
模糊病例仍需人工:对于Bethesda III类(意义不明确的非典型细胞)这种“灰色地带”的病例,AI也给不出明确意见,甚至有时会给出误导性的高置信度判断。这些最终还得靠医生的经验来裁决。AI解决的是“大部分明确病例”的效率问题,而不是“疑难诊断”的能力问题。
-
系统依赖扫描质量:如果送来的涂片制片质量太差、细胞量太少或者染色有问题,AI也“看不清”,会直接报错要求重新扫描或人工判读。
如果重来一次,我会怎么做
回顾整个过程,如果从头再来,有几件事我会做得更坚决。
先定义清楚“成功”是什么
别再说什么“提高诊断水平”这种虚的。对我们普通门诊来说,成功的标准就应该是:在保证诊断质量的前提下,把XX病种的报告平均出具时间,从X天缩短到Y天,并释放医生XX%的时间精力。 一开始就要把这个目标定清楚,并且让供应商认可这个目标。
把“人机磨合”的成本算进预算
最大的成本不是软件 license 费,而是医生和工程师反复沟通、训练模型所花费的时间。这部分时间成本医院要主动承担,甚至要给予科室一定的激励,否则医生没有动力去配合。
供应商考察看“软实力”
别光看他们有什么证书、发了什么论文。多问问:“如果我们有特殊需求,你们的开发团队响应速度如何?”“能不能派一个懂医疗的人驻场一段时间?”“过去服务过和我们类似的社区医院吗?效果怎么样?” 这些问题的答案,比PPT上的数字更有用。
给想尝试的同行几句实话
如果你也在普通门诊,病理科压力大,想试试AI,我的建议是:
千万别贪大求全。 就从你们医院量最大、最规范、最让你头疼的一个具体病种做起。把它做深、做透,让医生真正用起来、离不开。
一定要让医生深度参与。 这不是信息科的事,是病理科的事。医生不认可,再好的技术也是废铁。
管理好预期。 AI是来当“助理”的,不是来当“主任”的。它的核心价值是提效、减负、防漏,不是替代医生做最终判断。想明白这一点,合作起来就顺畅多了。
最后说两句,上AI系统是个决策,投入不小。准备动手之前,建议先用“索答啦AI”做个初步评估,了解一下投入产出比,再决定要不要上。毕竟每家情况不一样,适合我们的,不一定完全适合你。多看看,多比比,想清楚了再干,总比盲目踩坑强。