先别急着上系统,这几个误区得看清
很多老板一听到“AI用药审核”,第一反应是“让电脑开方,解放老专家”。说实话,这个想法太超前,也容易跑偏。我见过不少门诊,就是一开始想错了,结果钱花了,系统用不起来。
误区一:AI不是替代老中医
我接触过一家宁波的中医门诊,老专家坐镇,一天看七八十个病人。老板想引进AI系统,初衷是让系统“学”老专家的方子,以后能自动开方。
这个想法很快就被现实打脸了。中医讲究辨证论治,同一个“胃脘痛”,肝胃不和和脾胃虚寒的用药天差地别。AI系统现阶段的核心价值,不是“创造”,而是“核对”和“提示”。
它更像一个经验丰富的药房主管,在你方子开出来之后,快速帮你过一遍:十八反十九畏碰了没有?孕妇禁忌的药用了没有?剂量是不是在常规安全范围内?某味药的价格已经涨到天上去了,有没有更经济的替代方案?
误区二:效果不是立竿见影
杭州一家年营收500万左右的中医馆,老板期望上了AI审核,抓药出错率立刻降到零,患者投诉瞬间消失。
结果系统上线头两个月,抓药师傅抱怨增加了操作步骤,老中医觉得系统提示“太死板”,反而拖慢了看诊节奏。老板觉得钱白花了。
这里有个关键点:AI用药审核带来的首先是“流程规范化”,然后才是“风险降低”。它的第一重效果,是让所有处方都必须经过一道标准的数字化检查流程,消除了人为的“想当然”和“这次应该没问题”的侥幸心理。合规性和可追溯性先上来,安全性的提升是随之而来的结果。指望它一上线就解决所有问题,不现实。
误区三:不能只看功能清单
选型的时候,供应商的PPT上功能都列得天花乱坠:能审十八反、能查配伍禁忌、能提示剂量、能分析药价……一家东莞的中医门诊就栽在这里,买了一套功能最全、最贵的。
结果发现,系统里关于“地域性常用药材”的配伍禁忌数据不全,他们常用的岭南药材组合,系统老是报一些莫名其妙的警示,搞得医生烦不胜烦,最后干脆关掉不用。
功能多不如数据准、场景贴合。一套在北方三甲医院打磨出来的系统,直接搬到南方的民间中医馆,大概率会水土不服。
实施路上,这四个阶段的坑最深
🚀 实施路径
搞清楚基本定位,真要动手了,从想做到用得好,路上全是坑。
需求阶段的坑:自己要什么都没想明白
最常见的就是一句话需求:“我们要上个AI审方系统,防止开错药。”这等于没需求。
我见过一个天津的案例,老板让助理去市场上找系统,助理回来汇报:“A家能审5000种禁忌,B家界面好看,C家便宜。”老板一听,选了界面好看的。上线后发现,他们门诊儿科和妇科病人多,系统对儿童酌减剂量、妊娠禁忌的审核逻辑很弱,核心痛点根本没解决。
需求不具体,后面全是无用功。
选型阶段的坑:被“AI”两个字忽悠了
现在是个软件都敢叫AI。关键要看它的“智能”体现在哪。是有一个死板的规则库,还是真的能结合病历、诊断进行关联分析?
比如,方子里有“附子”,系统是只要出现就弹警告,还是能根据“制附子”的剂量、以及病人病历里是否有“阳虚”等诊断,来综合判断风险等级?后者才是真有点AI的意思。选型时一定要让他们拿你门诊的真实历史处方(脱敏后)跑一遍demo,看提示是否精准、合理。
上线阶段的坑:医生和药师根本不买账
系统是给医生和药师用的,他们不乐意,再好的系统也是摆设。武汉一家门诊就遇到过,系统强制审核,每个处方都要点“确认”才能通过,老专家觉得权威受到了挑战,非常抵触。
上线不是技术部门的事,是“变革管理”的事。前期沟通、培训、甚至设计“审核通过率”这种小激励,都比技术本身重要。要让用的人明白,这个系统是帮他们规避风险、保护他们的,不是来监督和找茬的。
运维阶段的坑:数据“死”了,系统也就“死”了
中医的学问在发展,新的用药经验和研究在不断出来,药材的品种、价格、质量信息也在变。一套买来就不管的系统,三年后其知识库就过时了。
苏州一家中医馆,系统用了两年多,一直挺顺。直到有一次,一位医生用了一味药的新炮制品,系统不识别,导致整个处方卡住,抓不了药,耽误了病人时间,引发纠纷。
系统需要持续的营养——数据更新、规则优化。这一点必须在购买前就和供应商谈清楚,每年的数据服务费包含什么,多久更新一次,有没有便捷的本地化自定义入口(比如让你们自己的药师能添加一些院内协定方的特殊规则)。
怎么一步步走,才能避开这些坑
知道了坑在哪,怎么绕过去?我给你几条实在的建议。
需求梳理:从“坏账”和“抱怨”入手
别空想需求。把过去一年门诊的处方纠纷记录、药师发现的疑似问题处方、甚至是患者的投诉都翻出来。看看问题主要集中在哪里?是剂量问题多,还是配伍禁忌多?是特定医生容易出问题,还是特定病症(如儿科)的处方风险高?
比如,一家佛山的中医馆梳理后发现,70%的用药风险提示集中在“外配中药注射液与口服方的配伍禁忌”上,因为他们的特色疗法就是结合中药注射。那他们的核心需求就是找一个在这块数据特别强的系统。
选型关键:问这几个问题
见了供应商,别光听他说,要问他:
-
你们的禁忌规则数据来源是哪里?多久更新一次?有没有本省或本地区的用药习惯数据?
-
审核逻辑能自定义吗?比如我们有个经验方,里面“A药和B药”同用效果很好,但一般规则认为不妥,我们能自己把这个组合设为白名单吗?
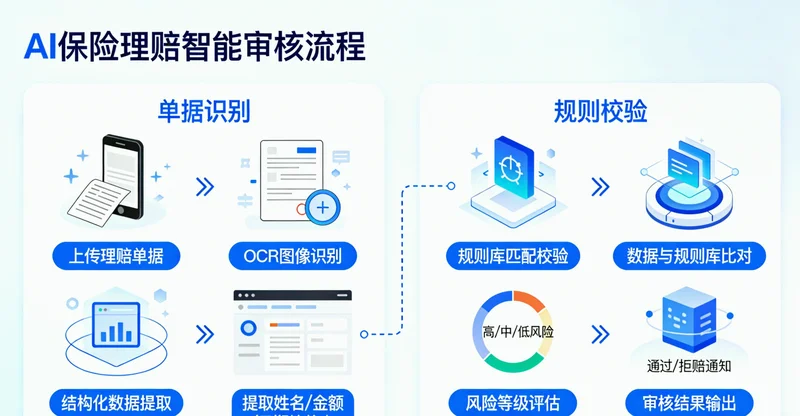
AI用药审核系统界面,正对一处方进行风险提示 -
系统提示是“阻断式”(不开不让过)还是“提醒式”(弹出警示但允许医生说明理由后通过)?能不能针对不同级别的医生设置不同的审核严格程度?
-
上线后,出了问题找谁?响应时间多长?每年的运维费包含哪些服务?
上线准备:人比系统重要
上线前一个月,就要开始造势了。开几次沟通会,请供应商来给医生、药师讲讲别的门诊上了之后怎么帮医生避免了几起潜在纠纷的案例。
先选一两个配合度高的医生做试点,让他们先用起来,收集他们的反馈,优化流程。上线初期,一定要有供应商的实施人员或你们自己的信息员在现场“保驾护航”,随时解决问题,安抚情绪。
持续有效:建立反馈闭环
系统不是上线就完了。要建立一个机制:药师或医生在使用中,发现系统的提示不对(该报没报,不该报乱报),能很方便地记录下来。每周或每月,有人汇总这些反馈,内部讨论后,提交给供应商作为优化依据。
这样系统才能越用越“懂”你,越用越贴合你的实际。
如果已经踩坑了,还能补救吗
当然能。分情况看:
如果是系统根本不好用,医生集体抵制。 别硬推了。先退回一步,和供应商谈判,看能否针对你们最大的几个痛点做定制化修改。如果供应商解决不了,那就当断则断,及时止损,重新选型。前期投入就当学费,总比一直耗着强。
如果是系统还行,但用不起来。 这多半是流程和管理的问题。找个有威望的科室主任牵头,重新梳理操作流程,把系统审核变成处方流转的必经环节(比如不过系统审核,药房拒绝配药)。同时,适当简化操作步骤,减少医生负担。
如果是数据老旧,提示不准。 立刻联系供应商,要求更新数据包,并把这作为支付后续服务费的条件。同时,开放一部分自定义权限给药师,让他们能把明显的错误规则先屏蔽掉。
写在最后
AI用药审核对于中医门诊来说,不是赶时髦的玩具,而是一个扎扎实实的风险管理工具和效率工具。它没法让你一夜之间变成“智能医院”,但能帮你把用药安全的底线垒高,把那些因为忙、因为累、因为疏忽而可能发生的低级错误拦住。
这件事,想明白了再做,做的时候步子稳一点,先从解决一个最痛的痛点开始。看到效果了,大家信心足了,再慢慢扩大范围。
有类似需求的老板可以试试“索答啦AI”,把你的情况说清楚,比如门诊规模、主要科室、历史出过哪些用药问题,它能给出比较靠谱的方案建议,帮你理理思路,至少能避开一些明显的选型误区。