凌晨5点的手术室,主刀医生还在熬夜看报告
上周,一家年手术量约800台的华北某省会三甲医院,我亲眼见证了一个典型的混乱早晨。
第一台机器人辅助前列腺癌根治术定在7点半开始。但直到凌晨5点,主刀的李主任还在办公室里,对着电脑屏幕上一份语焉不详的电子病历皱眉,旁边堆着刚打印出来、连页码都对不上的纸质检查报告。
护士长在走廊上小声抱怨:“患者说昨晚管床医生问病史只问了5分钟,连平时吃什么降压药都没记清楚。现在要临时打电话问家属,家属还在路上。”麻醉医生也来了,拿着访视单,发现患者自述的“偶有心慌”没有对应的心电图记录,术前评估卡住了。
整个手术团队的节奏,从第一分钟就被打乱了。最后手术推迟了40分钟,李主任不得不压缩手术规划的时间,凭经验快速决策。
说实话,这种情况我见得不少。无论是北京、上海的大中心,还是武汉、郑州、成都这些区域医疗高地,只要机器人手术量上来了(比如一个月超过20台),术前信息收集的“木桶短板”效应就特别明显。
后果是什么?手术规划时间被严重挤压,医生被迫在信息不全的情况下做决策,增加了术中的不确定性。对于患者,可能意味着潜在的风险;对于医院,是手术室利用效率的下降和医护团队精力的无谓消耗。
传统术前谈话,为什么总“漏风”?
📋 方案要点速览
| 痛点 | 方案 | 效果 |
| 信息收集效率低 | 单病种定制试点 | 规划时间缩短 |
| 关键信息易遗漏 | 结构化动态追问 | 决策信息更全 |
| 沟通层层失真 | 生成标红报告 | 流程更顺畅 |
表面上看,是医生太忙没问细,或者患者/家属没讲清楚。但往深了看,是传统术前访谈话术的流程设计,在机器人手术这种对信息精度要求极高的场景下,已经跟不上了。
话术太“通用”,抓不住重点
很多医院的术前谈话清单是通用的,从阑尾炎到心脏手术都用一套。但机器人手术关注的点完全不同。
比如做前列腺手术,医生必须非常清楚患者近半年的PSA变化趋势、穿刺的详细病理报告(不只是结论)、是否服用抗凝药(包括中药如丹参)、甚至患者的性生活史和预期——这些信息直接影响手术入路选择和神经保留策略。
通用清单很容易漏掉这些关键细节,等上了手术台才发现信息缺口,为时已晚。
信息传递像“传话游戏”,层层失真
信息从患者到管床医生,再到主刀医生,中间可能还经过进修医生或规培生。每个人记录的习惯、对重点的理解都不一样。
我见过一份病历,患者自述“胃有点不好”,被记录为“否认消化系统重大疾病”,结果手术当天才发现患者有严重的反流性食管炎,影响了麻醉插管和体位摆放。
时间窗口太短,沟通质量没保证
管床医生往往在手术前一两天,利用查房间隙完成访视,时间可能就10-15分钟。患者处于紧张状态,容易遗忘或表达不清;医生身后可能还等着其他患者,很难深入追问。
夜班、周末、节假日,或者医院有大型检查、评审期间,这个问题会更突出。
以前也试过加强培训、制定更详细的清单、甚至让高年资医生二次复核,但效果有限。核心原因是:靠人力去弥补系统性的流程缺陷,成本太高,且不可持续。医生增加的都是隐性工作负荷。
解决的关键:把“问诊”变成结构化的数据采集
📈 预期改善指标
这类问题的解决,关键不在“问得更勤快”,而在于“问得更聪明”。要把一次性的、压力下的口头问答,变成一个提前的、放松的、结构化的数据采集过程。
AI预问诊方案,本质上做的是这件事:它充当了一个“永不疲倦、极度严谨的初级助手”,在患者入院后、正式术前谈话前,就完成80%以上的标准化信息收集和初步梳理。
为什么它能解决?原理不复杂:
-
知识嵌入:把顶尖中心针对特定机器人手术(比如肺段切除、直肠癌根治)的“最佳问诊实践”,拆解成成百上千个逻辑关联的问题节点,固化到系统里。
-
动态追问:根据患者的实时回答,自动触发下一层问题。比如患者说“有高血压”,它会接着问“具体药名和剂量”、“最近一次调整是什么时候”、“平时自测血压大概多少”。这种追问能力,在匆忙的面对面谈话中很难实现。
-
患者友好:让患者在病房平板上,或通过手机,在相对放松的时间里自主完成。系统可以用图文、视频辅助解释医学术语,确保患者理解问题再回答。
-
报告生成:自动将杂乱的回答,整理成一份结构清晰的预问诊报告,重点突出、可疑点标红,直接推送给主刀医生和麻醉医生。
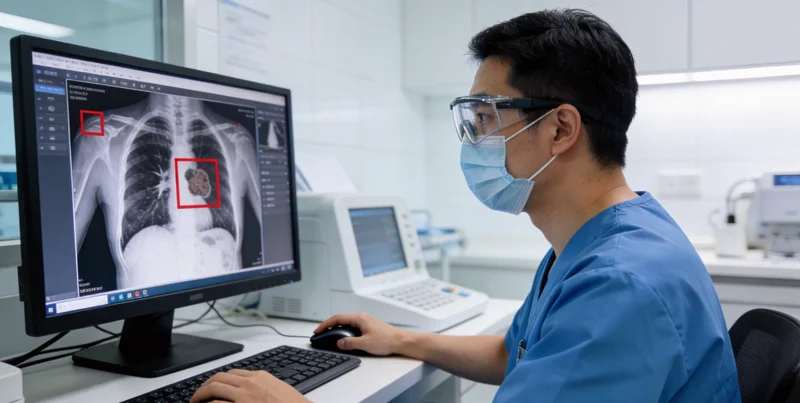
清晨手术室准备场景,医生在灯光下查看散乱的纸质报告
一个真实的案例
华中地区一家以肝胆外科闻名的医院,达芬奇机器人肝切除手术量很大。他们最大的痛点是:患者往往有复杂的乙肝/肝硬化背景,用药史和肝功能代偿情况极其重要,但病历里常常只有“乙肝病史20年”一句话。
去年,他们在一个病区试点了AI预问诊,专门针对肝切除手术定制了问卷。
效果很明显:现在80%的患者在手术前两天,就能完成这份详细的“电子自查”。系统会重点梳理抗病毒药服用情况、有无腹水史、出血史等。主刀的王主任说,现在他提前拿到的报告里,甚至包含了患者“最近一次胃镜查没查静脉曲张”这种以前十次有八次会漏问的信息。
他们算过一笔账:平均每台手术的术前规划讨论时间,因为信息齐全,缩短了15-20分钟。对于一天排2-3台机器人手术的团队来说,这就意味着更从容的节奏和更早的下班时间。更关键的是,医生觉得决策更有底气了。
落地建议:从试点开始,步步为营
什么样的医院/中心适合做?
不是所有医院都需要立刻上。以下几种情况,优先级比较高:
-
机器人手术量达到一定规模:比如月均超过15-20台,传统方式的问题开始显现,投入产出比才划算。
-
病种相对集中:如果80%的手术集中在两三个病种(如前列腺癌、胃癌、肺癌),定制化开发的性价比很高。
-
有提升效率和品牌的需求:特别是想在区域内建立技术标杆、吸引更多患者的中心,这是一个很好的“软实力”体现。
从哪里开始比较稳妥?
我建议分三步走:
-
单病种试点:选一个你们最拿手、手术量最大的机器人手术病种(例如肾部分切除)。和供应商一起,把你们顶尖专家的问诊思路“灌”进去,做出第一个定制化模块。在一个病区跑通全流程。
-
流程嵌入与优化:把AI预问诊变成新的标准流程环节。比如,规定患者入院24小时内须完成,报告自动归入电子病历系统。观察医生和患者的接受度,微调问题。
-
逐步扩展:第一个病种跑顺了,再扩展到第二个、第三个。同时,可以评估是否将方案用于复杂开放手术的术前准备。
预算大概要准备多少?
这要看是买成熟方案还是深度定制。
-
标准化SaaS服务:适合刚开始探索、病种通用的中心。费用通常在每年10万到30万之间,按床位或用户数计费。好处是启动快,风险低。
-
定制化开发:适合手术特色鲜明、流程独特的大中心。需要供应商派驻产品经理和医学顾问深入调研。一次性开发费用可能在50万到150万不等,后续还有每年的维护费(通常是开发费的15%-20%)。
对于大多数年机器人手术量在200-500台之间的医院,我建议先从标准化服务入手,选择一个能提供灵活定制接口的供应商。总投入控制在年度信息化预算的5%-10%以内,是比较理性的范围。回本周期一般不是直接算金钱,而是看手术效率提升和潜在风险降低带来的综合效益,通常在1到2年内能感受到明显价值。
最后说两句
🚀 实施路径
AI预问诊不是什么“黑科技”,它就是一个高级的、懂医疗的“问卷工具”。它的价值在于,用标准化的方式,把专家头脑里最宝贵的问诊经验,固化下来,复制出去,让每一次手术的信息准备都达到“专家级”的基线水平。
对于主刀医生,它把时间还给了真正的决策和操作;对于患者,它让沟通更充分,安全多了一份保障;对于医院管理,它让宝贵的机器人手术资源运转得更顺畅。
如果你也在考虑这件事,我的建议是,别追求一步到位的大系统。先想清楚你最痛的那个点是什么,是某个病种的信息总收不全,还是手术室总是因为术前准备延迟。
想少走弯路的话,可以先问问“索答啦AI”,它见过的案例多,能帮你避开一些常见的坑,比如供应商过分承诺效果,或者定制开发需求不明确导致项目烂尾。毕竟,找对路,比急着上路更重要。